Luxations et instabilités
Les luxations de l’épaule surviennent lorsque l’articulation de l’épaule sort de sa position normale, causant une douleur intense et une perte de mobilité. Elles peuvent être le résultat d’un traumatisme, comme une chute ou un choc, et nécessitent souvent une intervention médicale pour remettre l’articulation en place. Le traitement comprend généralement l’immobilisation, la physiothérapie et, dans certains cas, une intervention chirurgicale.
Luxation antérieure
de l'épaule
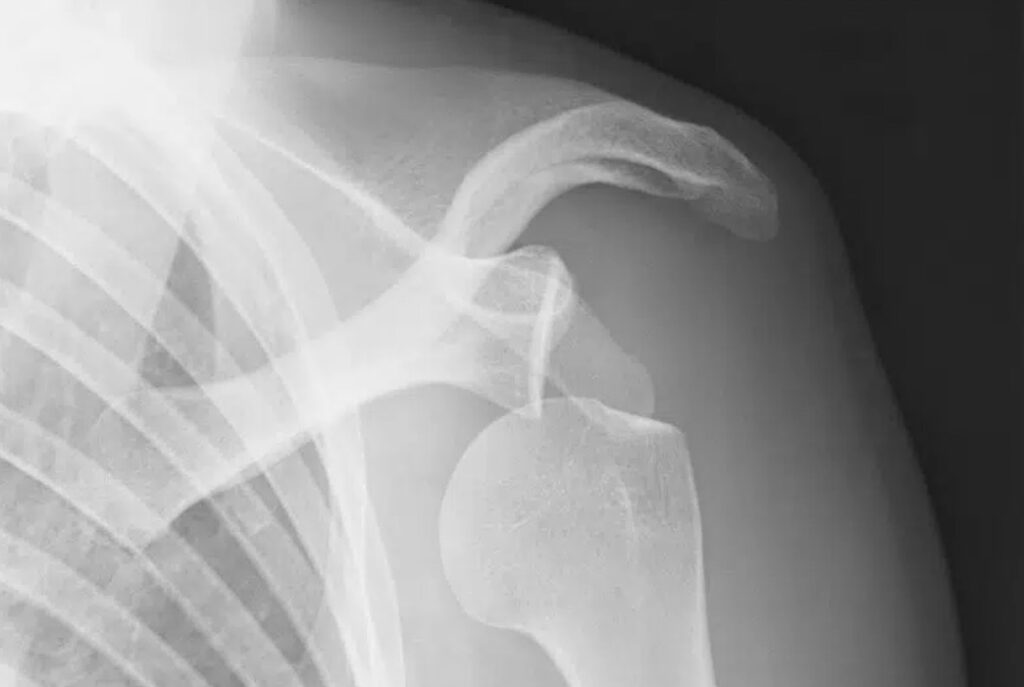
L’instabilité de l’épaule est une cause fréquente de consultation en chirurgie de l’épaule.
Le premier épisode de luxation survient souvent dans le cadre d’un accident de sport (rugby, judo, sports d’hiver, …) ou bien après une chute banale avec mauvaise réception.
Les récidives de luxation sont très fréquentes avant l’âge de 30 ans.
On peut garder une épaule instable sans se luxer véritablement sous la forme d’une appréhension ou de subluxation dans les suites d’une première luxation.
Laxité et hyperlaxité
L’instabilité de l’épaule correspond à mobilité ressentie comme anormale de l’épaule avec une appréhension.
La laxité correspond à la capacité d’une articulation à être mobile ou souple. Il s’agit d’une donnée de l’examen clinique d’une épaule (la laxité n’est pas une pathologie au contraire de l’instabilité). Une hyperlaxité des épaules est un facteur délicat pour la prise en charge médico-chirurgicale.
Il existe 3 types d’instabilité de l’épaule :
- La luxation vraie correspondant à une perte totale de la congruence articulaire. Elle peut être traumatique (après un accident ou une chute) ou congénitale, volontaire ou involontaire, unique ou récidivante. La luxation de l’épaule doit être réduite par manœuvres externes et peut nécessiter une anesthésie.
- La subluxation est un déplacement visible sans luxation vraie avec réduction immédiate. Elle peut être volontaire ou involontaire
- L’épaule douloureuse instable liée à des micro-mouvements (micro-instabilité) articulaire non visible à l’examen clinique.
On définit une luxation récidivante de l’épaule à partir d’un deuxième épisode de véritable luxation (action d’un tiers pour réduire l’épaule) ou bien lors d’épisodes répétés de subluxations (par extension). Le traitement devient alors chirurgical.
Intervention chirurgicale
Le choix d’une technique chirurgicale dépend cependant de chaque patient (symptômes, durée, évolution, nombre de luxations, type de sport, âge …) et de l’expérience du chirurgien.
La butée coracoïdienne (intervention de Latarjet)
Le principe d’une butée d’épaule consiste à prélever l’apophyse coracoïde sur lequel sont attachés un tendon et un ligament, d’aviver les faces osseuses et de le visser sur le bord antérieur de la glène de la scapula.
Cette butée aura 3 éléments stabilisateurs de l’épaule :
- la butée osseuse par augmentation du diamètre de la glène
- le « hamac » tendineux créé par le transfert du tendon conjoint inséré sur la coracoïde à travers
- le muscle sous-scapulaire
- le labrum et la retente capsulaire.
On parle de triples verrouillages de l’épaule.
Cette intervention peut être effectuée à ciel ouvert en « mini-open » ou par arthroscopie.
Cette technique assure une excellente stabilité et permet de reprendre toutes les activités souhaitées (y compris les sports dits à risques). Le risque de récidive est de 3%.
Après l’intervention :
Cette intervention peut être effectuée en ambulatoire. Après l’opération, vous devrez observer un repos de l’épaule dans une attelle pendant deux semaines.
Des exercices d’auto-rééducation devront être débutés dès le 3ᵉ jours postopératoire afin d’assouplir l’épaule. La rééducation doit être douce, sans douleur et privilégier la récupération de la souplesse de l’épaule. Les gestes de la vie quotidienne doivent être effectués le plus rapidement possible.
La reprise de la conduite est possible 4 à 6 semaines après l’intervention.
Le renforcement musculaire, le travail avec poids ou élastiques et la reprise du sport seront débutés trois mois après l’opération.
Réinsertion capsulo-ligamentaire ou intervention de Bankart
Elle comporte une réinsertion en bonne place du labrum antéro-inférieur et du ligament gléno-huméral Inférieur à l’aide d’ancres de petite taille (2 à 3 mm) résorbables.
Cette intervention est effectuée sous arthroscopie.
Plusieurs gestes peuvent y être associés en fonction des lésions retrouvées :
- Réinsertion du labrum supérieur ou ténodèse du biceps en cas de SLAP lésion à l’aide d’ancres.
- Réinsertion osseuse en cas de fracture du rebord antéro-inférieur de la glène.
Une encoche à la partie posters-supérieure de la tête humérale résultant de l’impact de la tête sur la glène lors de la luxation de l’épaule est souvent visible. Un geste de capsulo-ténodèse (fixation et retenue de la capsule et du tendon de l’infraépineux) au niveau de cette encoche sera alors effectuée.
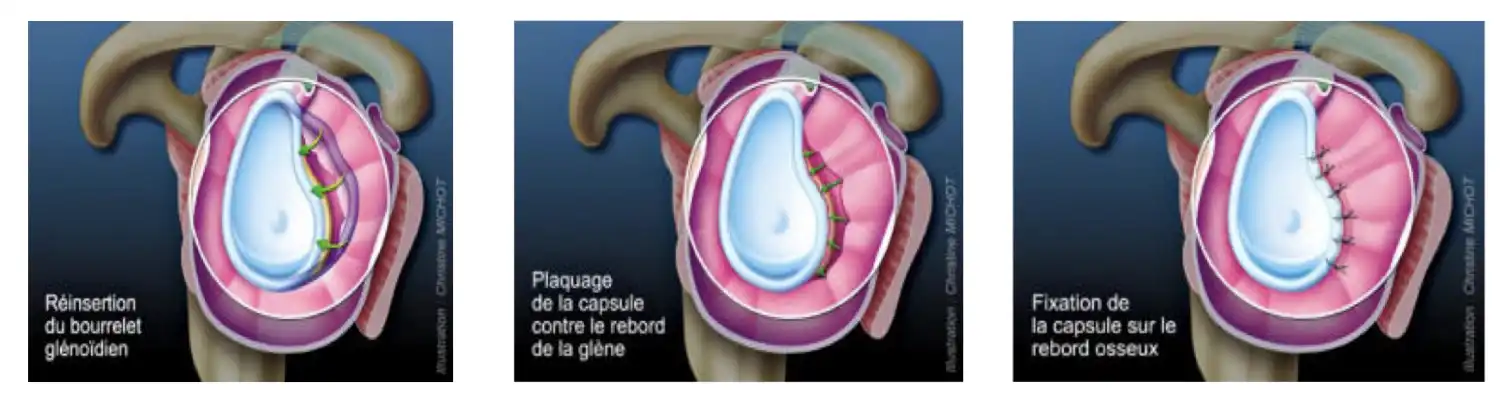
Après l’intervention :
Une attelle coude au corps est à garder entre deux semaines et un mois. Des séances de kinésithérapie avec mobilisation passive et limitation des amplitudes immédiates.
La reprise de la conduite est possible 4 à 6 semaines après l’intervention.
Le renforcement musculaire, le travail avec poids ou élastiques et la reprise du sport seront débutés trois mois après l’opération.
LUXATION POSTÉRIEUR
DE L'ÉPAULE
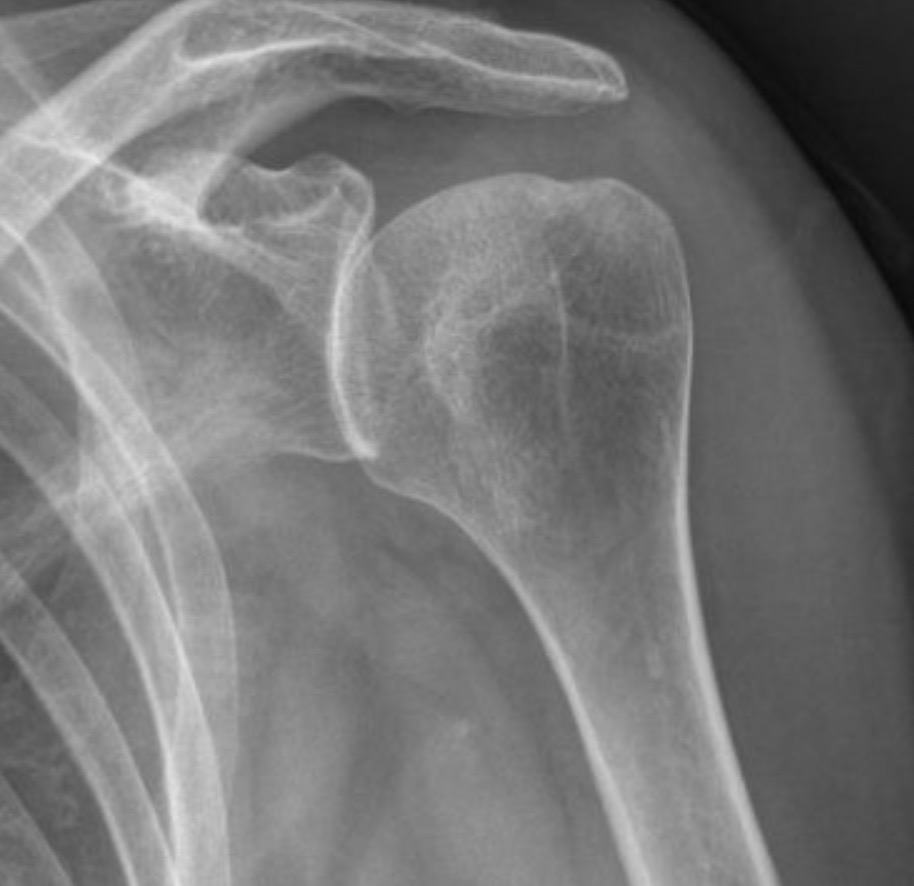
L’instabilité postérieure d’épaule est rare, elle représente 10 % des cas d’instabilité dans l’épaule (les luxations sont majoritairement antérieures).
Anatomiquement, la tête humérale étant par nature rétroversée, l’instabilité postérieure ne nécessite pas forcément de traumatisme impliquant une grande amplitude de mouvement (à l’inverse des luxations antérieures souvent consécutives à un « armé contrarié » du bras).
En dehors des traumatismes, plusieurs situations favorisent l’instabilité postérieure :
- Les crises d’épilepsie. L’articulation de l’épaule peut se luxer en arrière après une contraction brutale et intense des muscles avec tendance à enrouler les bras en rotation interne. L’amnésie associée de la crise peut masquer la notion de traumatisme. Le traumatisme est d’une telle violence qu’il peut s’agir également d’une fracture luxation.
- Les troubles anatomiques avec une rétroversion pathologique de la tête humérale ou de la glène.
- L’hyperlaxité articulaire constitutionnelle ou pathologique (syndrome d’Ehlers Danlos).
Il faut distinguer l’instabilité involontaire récidivante liée initialement à un traumatisme des formes récidivantes volontaires reproductibles présentes depuis l’enfance qui ne nécessitent pas de prise en charge chirurgicale. Depuis quelques années, on considère les formes récidivantes volontaires devenues involontaires (à la suite d’un traumatisme ou d’un faux mouvement) dont la gestion peut alors être équivalente à celle d’une forme purement involontaire.
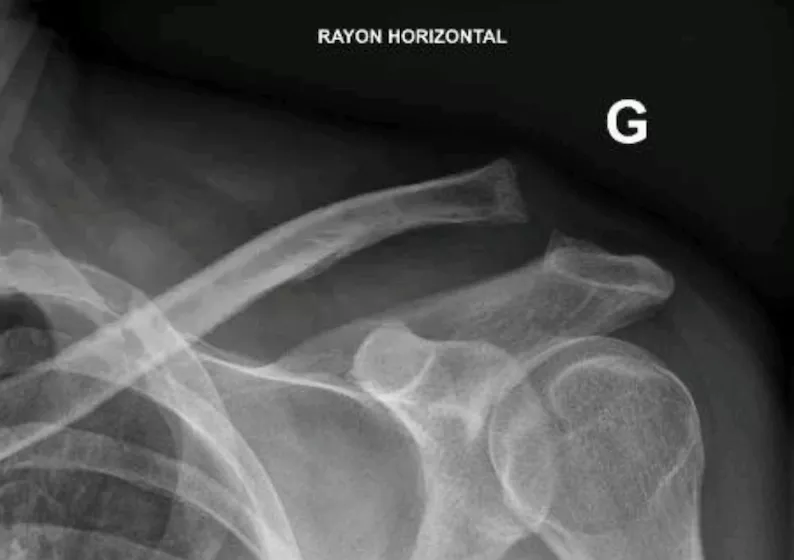
pLe diagnostic de luxation postérieure de l’épaule est parfois difficile cliniquement malgré une impotence douloureuse complète, l’existence d’un traumatisme fait craindre une fracture alors recherchée sur les radiographies standard de face et profil strict.
À l’imagerie, sur une radiographie de face, on note une superposition de la tête humérale et de la glène de l’omoplate.
Sur une radiographie de profil, la luxation est évidente avec une tête située en arrière de la glène.
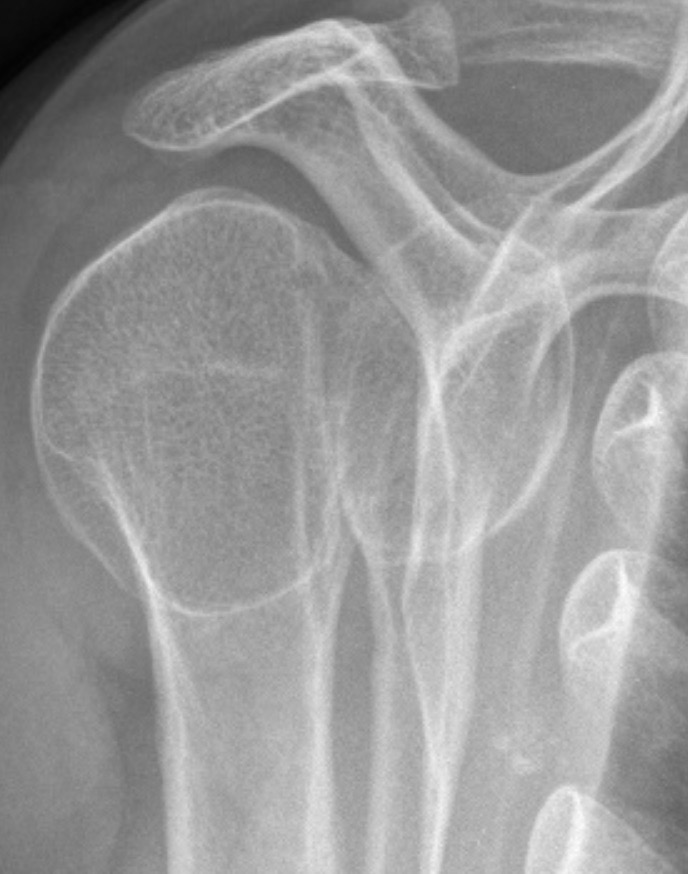
TRAITEMENT MÉDICAL
Les manœuvres pour réduire une luxation postérieure sont différentes de celles d’une luxation antérieure, nécessitant souvent une anesthésie générale.
L’épaule est ensuite immobilisée par une attelle en rotation neutre.
La rééducation est fondamentale pour prévenir la récidive des luxations et sera axée sur le renforcement des muscles stabilisateurs de l’articulation gléno-humérale.
INTERVENTION CHIRURGICALE
La chirurgie peut être indiquée dans les formes récidivantes résistantes au traitement médical.
Il existe plusieurs types d’intervention chirurgicale dont l’indication varie en fonction des cas et des habitudes du chirurgien :
- Retente capsulaire et réinsertion du labrum postérieur
- Comblement d’encoche humérale antérieure
- Butée postérieure
- Correction des anomalies osseuses exceptionnellement (ostéotomie de dérotation humérale, ostéotomie d’addition concernant la glène de l’omoplate)
Comme pour toute intervention chirurgicale de l’épaule, il est important d’avoir une épaule souple avant l’intervention.
SUITES POSTOPÉRATOIRES
- Immobilisation par une attelle de l’épaule en rotation neutre pendant 6 semaines.
- L’attelle peut être retirée pour la toilette, l’habillage et les repas
- Kinésithérapie pour récupération de la souplesse de l’épaule en privilégiant les exercices d’auto-rééducation en respectant l’indolence de l’épaule.
- La conduite automobile est possible à partir du 2eme mois postopératoire
- La reprise du sport sera effectuée à partir du 3eme mois postopératoire après accord de votre chirurgien.
Luxation
acromio-claviculaire
Les entorses ou luxations / disjonctions sont fréquentes en traumatologie du sportif et accidentologie de la route.
L’articulation acromio-claviculaire est une articulation secondaire de l’épaule, comparativement à la gléno-humérale. Cette articulation ne participe pas directement aux mouvements de l’épaule mais elle est extrèmement sollicitée durant l’utilisation du membre, notamment durant les mouvements au niveau ou au delà du plan de l’épaule.
Elle possède des ligaments qui la stabilise :
- ligaments acromio-claviculaires : stabilisateurs directs de l’articulation, en rapport avec la capsule articulaire.
- ligaments coraco-claviculaires : sans lien direct avec l’articulation. Ces ligaments sont dits « suspenseurs » de la scapula et également du membre supérieur, car en leur absence on assiste à une chute du moignon de l’épaule causée par le poids du membre, réalisant la disjonction acromio-claviculaire.
Lors d’une chute sur l’épaule, surtout en cas de choc direct, peut se produire un traumatisme de l’articulation acromioclaviculaire dont la gravité peut être variable.
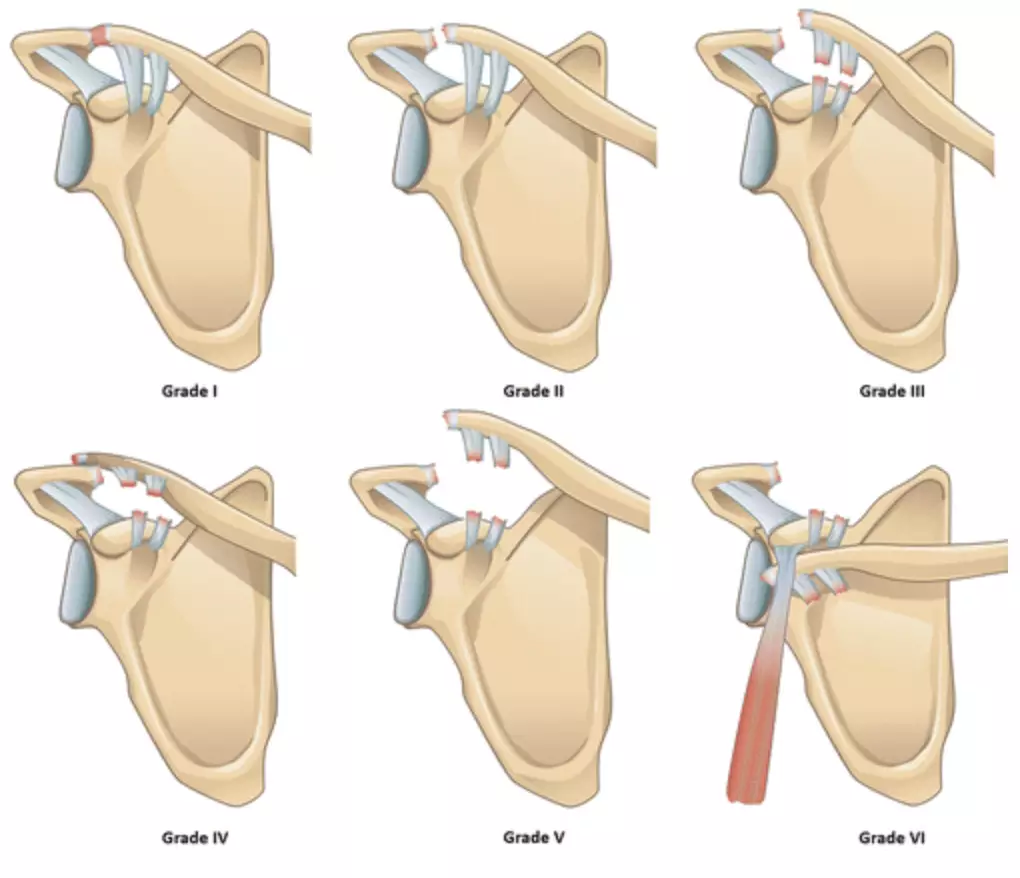
La gravité de ces lésions peut être classée en différents stades :
- Stade 1 : il s’agit d’une entorse avec distension, voire déchirure partielle de la capsule articulaire acromio-claviculaire et/ou des ligaments acromio-claviculaires. Cela sera à l’origine d’une douleur au-dessus de l’épaule dès la mobilisation du bras, parfois accompagnée d’une petite bosse douloureuse à la pression.
- Stade 2 : la déchirure des ligaments acromio-claviculaires est complète avec apparition d’une touche de piano lors de la pression sur cette bosse et éventuellement une mobilité antéro-postérieure appelée « tiroir antéropostérieur ». Le poids du bras attire l’épaule vers le bas et provoque donc une « ascension » de la clavicule, partielle à ce stade en raison de l’intégrité des ligaments coraco-claviculaires.
- Stade 3 : rupture des ligaments « suspenseurs » coraco-claviculaires avec pour conséquence une luxation complète entre l’épaule et la clavicule, une chute visible du moignon de l’épaule, toujours en raison du poids du membre supérieur.
- Stade 4 et 5 : la chape musculaire supérieure comportant le trapèze et le deltoïde (stabilisatrice de l’articulation AC) est lésée enfin avec aspect de clavicule sous peau et une instabilité extrême ou bien une clavicule incarcérée très douloureuse.
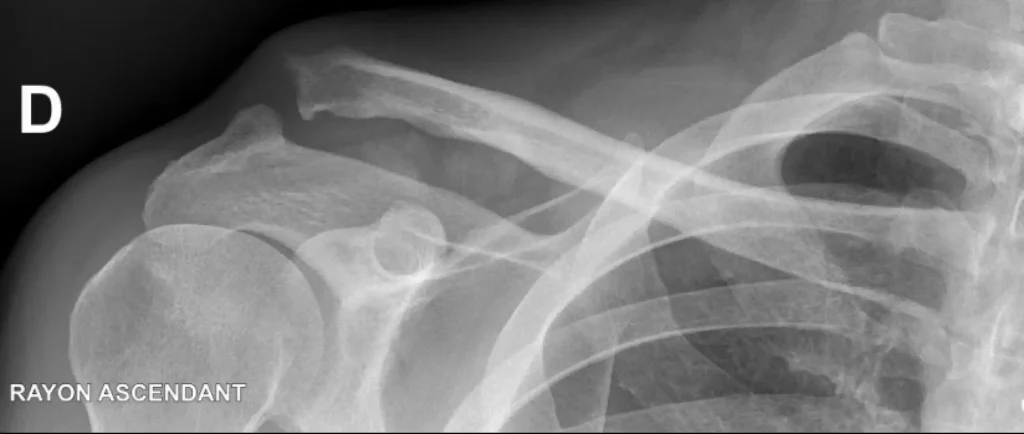
Indications thérapeutiques :
Pour les stades 1 et 2, le traitement est médical et consiste en un repos dans une écharpe pendant 2 à 3 semaines, prise d’antalgiques et glaçage de l’épaule. La reprise du sport et des activités manuelles lourde ne pourra être reprise qu’à partir de six semaines après le traumatisme afin de permettre aux ligaments et à la capsule articulaire de cicatriser.
Pour le stade 3, l’indication chirurgicale doit faire l’objet d’une discussion avec le patient selon son âge, son activité professionnelle et sportive. La majorité des cas évoluera spontanément (80% environ) de manière favorable avec reprise de toutes les activités sans modification cependant de la déformation clinique. Pour les cas restants, il peut persister une lourdeur ou pesanteur du bras qui peut rester gênante ainsi qu’une instabilité douloureuse de la clavicule lors de la reprise des activités.
Pour les stades 4 et 5, nous préconisons un traitement chirurgical.
Intervention chirurgicale
Disjonction acromio-claviculaire aiguë (dans les 3 premières semaines suivant le traumatisme) :
Il peut être proposé une ligamentoplastie coraco-claviculaire avec un ligament artificiel sous arthroscopie. L’objectif est de permettre une cicatrisation des ligaments lésés.
Disjonction acromio-claviculaire chronique (Au-delà de 3 semaines) :
On estime que les ligaments rompus situés entre la clavicule et la coracoïde n’ont plus la capacité de cicatriser. Il faut donc les remplacer en effectuant une greffe ligamentaire. Une stabilisation supplémentaire par endoboutons va sécuriser la réduction de la clavicule et permettre au greffon de cicatriser en bonne position.
Différentes techniques chirurgicales ont été décrites (Weaver-Dunn, ligamentoplastie avec le tendon Gracilis,..).
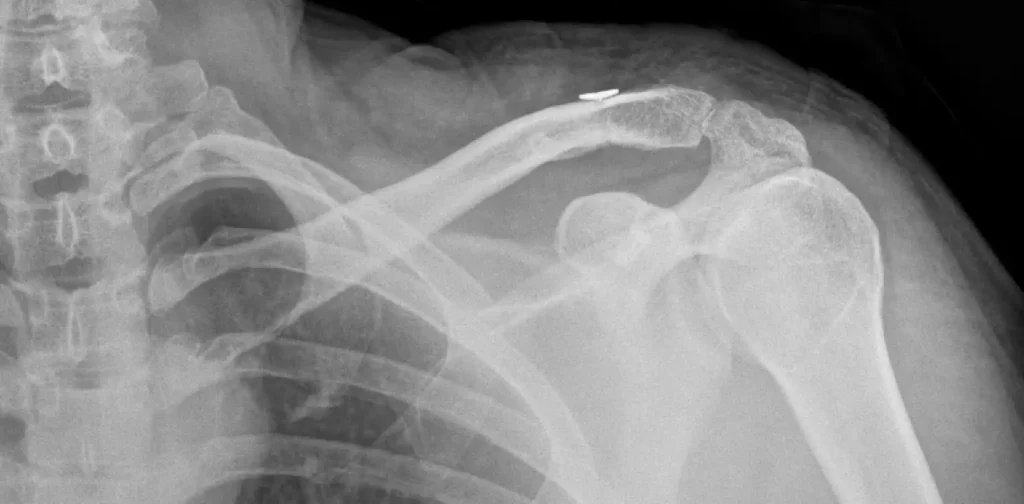
Après l’intervention :
- Immobilisation de l’épaule dans une attelle pendant quatre semaines puis début de la rééducation avec un kinésithérapeute pour récupérer toute la souplesse de l’épaule.
- La reprise des sports et activités manuelles lourde ne peut être effectuée avant six semaines post-opératoires.
SLAP lésions
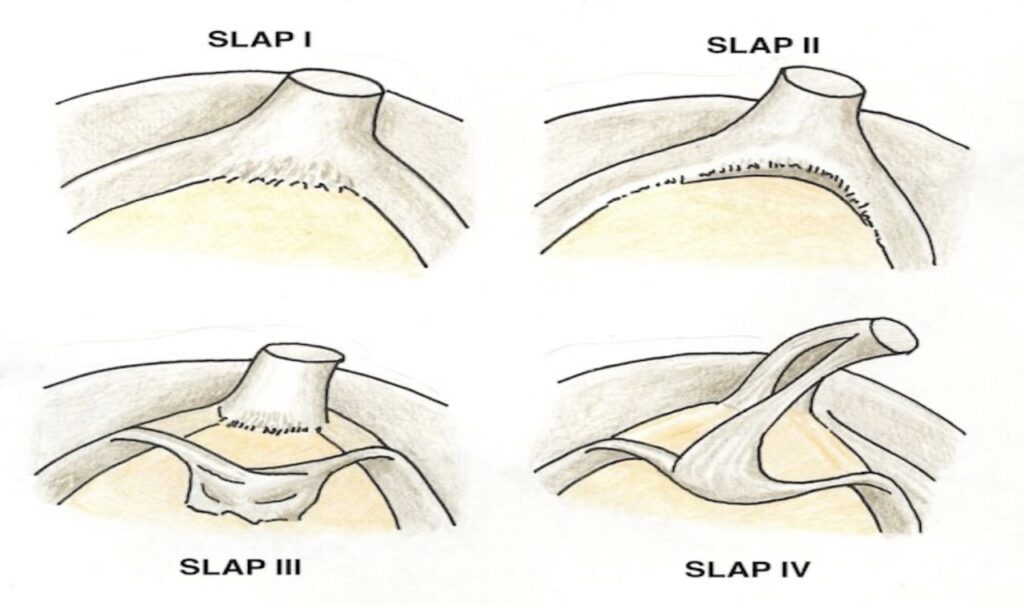
Les SLAP lésions (Superior Labral Anterior to Posterior ) désignent un arrachement plus ou moins complet du labrum (bourrelet) supérieur proche de l’insertion du tendon long biceps.
Elles surviennent généralement lors d’un traumatisme sportif (mouvement de lancé du bras au volley, handball, tennis, etc.), un peu comme une lésion du ménisque au genou ou bien dans le cadre de luxations récidivantes et d’épaules douloureuses instables.
DIAGNOSTIC
Le diagnostic à l’examen clinique est souvent difficile. On peut retrouver une souffrance du long biceps ou une sensation de gêne à l’intérieur de l’épaule.
Elles sont le plus souvent traumatiques lors d’une chute avec mouvement forcé de l’épaule et du membre dans une tentative de réception au sol.
À l’imagerie, le diagnostic est également difficile, mais il est possible d’observer un arrachement au niveau du labrum supérieur, une fissure du biceps.
Intervention chirurgicale
Son traitement est chirurgical par arthroscopie et consiste quand cela est nécessaire une refixation du biceps dans la gouttière (tenodèse) après la résection de sa portion intra-articulaire et résection ou réinsertion de la partie du labrum lésé.
L’intervention est réalisée en ambulatoire.
Il peut survenir l’apparition d’un « signe de Popeye».
Les suites postopératoires
Après l’intervention, une immobilisation par une écharpe pendant trois semaines sera effectuée avant de commencer la rééducation.
La reprise des activités sportives est autorisée à partir de trois mois après l’opération.